作者:陳天心
故事,每天都在發生。
林先生,38歲業務,因為胸悶來看我門診。我看著名字有一點熟悉,仔細翻看以前的紀錄,發現林先生5年前看過我,也是因為胸悶,5年前我安排過心電圖,心臟超音波,運動心電圖,胸部X光,全部都是正常,所以那時候我診斷沒病,讓林先生回家了。
這次林先生依然是胸悶前來,我仔細問過一遍症狀,發現並不符合常見心臟病的症狀,林先生也太年輕,另外林先生沒有任何心臟病的危險因素,加上林先生這幾年因為工作關係,常常需要應酬,生活習慣不規律,缺乏運動,所以這次胸痛很有可能是因為這些引起的。
那我花了約15分鐘問診,理學檢查,解釋病情,說明這些症狀不需要特別的安排檢查,如果真的需要,的確還有一些症狀緩解的藥物,不過對他最重要的是生活習慣的改變。
林先生聽完我的解釋,仍然很不放心,那我說好吧,我給你我的聯絡方式,如果你照我的說,還是不舒服,你隨時聯絡我,我幫你處理。過了半年,林先生都沒在聯絡過我。
各位看完這個故事,各位會問,請問這個故事,不就是吹牛說,看病大大進步了嗎?
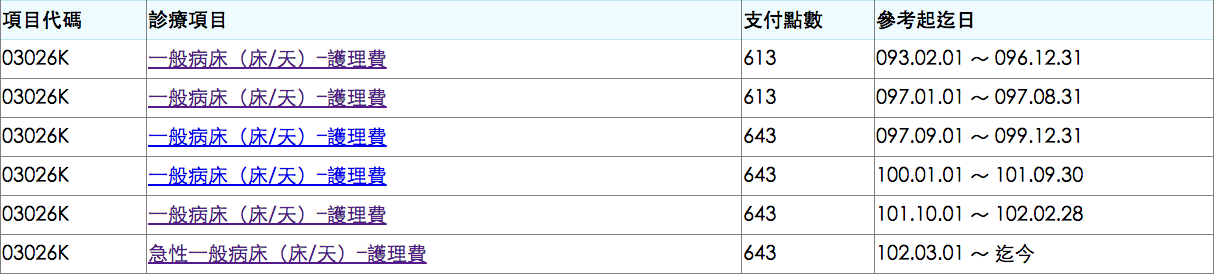
奇怪的醫師診察費定價
00101B 一般門診診察費–醫院門診診察費(不含牙科門診) 2.地區醫院 (1)處方交付特約藥局調劑 228
這個是健保局查到的門診診療費代碼,因為上網查診察費三個字,會跳出1000多個代碼,天心就簡單說明一下,對於健保局來說,醫師的技術與經驗與診療費完全沒有關係,反而是醫師所在的醫療院所有關係,或者是看病人數又或者是是否有釋出處方簽有關係。
各位或許不能理解這有多怪,我就用一個簡單的例子來說明,就廚師而言,如果廚師也歸健保局管理,健保局的想法理解是,廚師的價值,跟廚師所在的餐廳有關,跟廚師的技術跟煮出來東西好吃與否無關。換句話說,如果廚師在5星級餐廳工作,對於台灣健保來說,這就是好廚師,應該貴一點,如果你在路邊攤或者是夜市工作的廚師,你應該比較便宜。
比照大家的生活經驗,這就不是事實,當然5星級酒店有好餐廳,但是往往很多好吃的餐廳,是髒兮兮的路邊攤,或者是外表看起來就是不怎樣的餐廳,根據本人的經驗就是,先上網查一下,如果到現場不管餐廳多髒,只要到了現場人大排長龍,喔~這就對了,別問,跟著排吧.....
對照於筆者的故事,雖然我過了5年,看診的經驗變多了,花更少的錢就而且能解決病人的問題。對病患來說,病人節省下來的檢查時間。對健保局來說,我省了更多的錢可以拿來治療更多其他的病患。但是我的診察費呢?沒有變動。
講真心話,我現在主治醫師已經第8年了,比起剛升主治醫師的時候,技術差了天差低遠,最冤的還不是我,想想看,我的老師有的已經看了20年到30年的心臟病,他們的診察費,就跟剛變成主治醫師的學弟妹一樣,情何以堪?
對照於鄰近的香港,有所謂的顧問醫師和非顧問醫師,收費是不一樣的。就算是筆者認為收費便宜到離譜的中國,診察費的收費標準,也有主治醫師,副主任醫師(主治醫師五年以上),主任醫師(副主任醫師5年以上)等級不同的收費標準。就診察費的收費標準公平性而言,台灣反而是中港台中最落後的。
醫師診察費正在破壞醫療品質:
民眾或許會問,這樣不是很好嗎?讓大家都看得起大教授,資深醫師嗎?
但是這樣會導致什麼問題呢?你會這樣想,大家也都這麼想,反而讓大教授,資深醫師門診被很多輕症的病患塞滿,反而需要經驗足夠醫師診查的重症病患或者是疑難雜症病患看不到這些資深醫師。另外對於年輕醫師來說,診察經驗與技術的進步跟收入沒有正相關,反正你再做20年,看一個病人的診察費也差不多,讓年輕醫師喪失進步的動力。各位或許有注意到,看病是變方便沒錯,但是想看的醫師還是看不到,常常到處看醫師,被安排很多檢查,症狀和問題都還是沒辦法解決。
整體醫界的最大問題,因為健保制度的關係,變成把病看好不重要,對醫界和健保局,讓病患方便看到醫師比較重要。
當然最後健保局會跳出來,對!!我們早就發現了,讓我們來管理吧。簡單點,訂個合理門診量,超過就來處罰醫院和醫師吧?
隨便想就知道這有兩個大問題。所謂的合理門診量本來就很難定,有些科就是需要花時間看,可能一個門診看15個就算多,有些門診看100位病患也還好,有些醫師就會認為說,我的門診就只能看20個,有些醫師說,我可以輕輕鬆鬆看80個病人不會有問題。最讓醫師痛苦的是,相信很多醫師會碰到說,明明我的門診合理門診量已經到了,可是還是有病人在外面求診,拜託讓我加掛一下好不好。明知道這位病患需要給你看診,但是你一看就超過合理門診量,各位民眾覺得我們醫師該怎麼辦?
台灣醫療的未來:
目前的制度正在慢慢消耗資深醫師的精力,腐蝕年輕醫師追求醫療技術進步的動力。我舉兩個例子。第一是筆者在參加國際會議時,如果以台灣關鍵字來搜尋研究數量,往往在中國日本韓國台灣中,台灣研究數目就比中國多一點,都離日本韓國差非常多,可見台灣醫師已經忙到連追求醫學進步的研究都沒有空做。第二是筆者在很多年輕醫師的網路社群中,整天都在聽到說醫療環境差,考慮跨界轉行,走醫美,想想看,如果你住的社區,左鄰右社整天都在跟你討論,社區環境多不好多不好,討論哪裡環境好要搬走,你認為這個社區還能住嗎?
筆者想說,我真的希望,下面講的事情永遠不會在台灣發生,但是這些各位在這幾年大概就會碰到。
病患:醫師請幫我看看,我得了這個病,需要這種手術(或者醫療材料或者是藥物),怎麼辦?
醫師:喔,你這個病,在台灣沒辦法治療,主要是沒有醫師會開刀(可能沒有醫師願意開)(或者是沒有這個醫材或者是藥物),不過你運氣很好
我認識幾個在日本在韓國在中國的專家,他們會治,看你要去哪裡?我幫你寫封信打招呼一下。
當這件事情發生時,各位覺得是誰倒霉呢?